Je komt in ons ziekenhuis voor een angiografie. De dokter heeft dit met jou en je ouders besproken.
Angio-grafie bestaat uit 2 woorden:
Angio: komt van een Grieks woord en betekent: ‘van het bloed’
Grafie: betekent hier: het opschrijven van gegevens
Met een angiografie maken we röntgenfoto’s van jouw bloedvaten. Dit doen we met behulp van contrastvloeistof. Dat zorgt ervoor dat we de bloedvaten beter kunnen zien. De contrastvloeistof komt in je bloedvaten via een slangetje. Vanuit je lies (de plek tussen je buik en bovenbeen) brengen we het in een groot bloedvat.
Er zijn twee soorten angiografieën :
- Een diagnostische angiografie (een onderzoek)
De dokter bekijkt je bloedvaten dan heel goed. Het onderzoek duurt ongeveer een uur. - Een interventionele angiografie (een behandeling)
Een dokter voert de behandeling uit.
De mogelijkheden zijn:
- Dotteren: Dat gebeurt om een vernauwing in het bloedvat op te rekken. De dokter gebruikt daarvoor een klein ballonnetje.
- Een stent plaatsen: Soms is alleen oprekken van een bloedvat niet genoeg. Het bloedvat veert dan steeds weer terug. De dokter plaatst dan een klein, metalen buisje in het bloedvat. Daardoor blijft het bloedvat wijd.
- Emboliseren: Bij een embolisatie sluit de dokter een bloedvat van de binnenkant af. Dat is nodig om te zorgen dat er geen bloeding ontstaat.
Dotteren komt het meest voor.
Welke behandeling jij krijgt hoor je meestal van tevoren van de dokter. Het kan ook zijn dat de dokter eerst kijkt. Als het nodig is, voert hij daarna een behandeling uit. De dokter bespreekt van tevoren zo goed mogelijk wat hij gaat doen. In deze folder staat beschreven hoe deze behandelingen gaan.
De behandeling duurt ongeveer een uur. Het hangt er vanaf wat de dokter wil doen.
Een angiografie maken kan op sommige momenten pijn doen. Er mag iemand bij je blijven tijdens de angiografie. Je vader, moeder of iemand anders die je graag bij je hebt.
Verpleegafdeling in het WKZ
Voor een angiografie word je voor een dag opgenomen op een afdeling in het WKZ. Soms wil de dokter dat je langer blijft. Dat bespreekt hij van tevoren.
Angiokamer in het UMC-gebouw
We doen de angiografie in de angiokamer op de afdeling radiologie in het UMC-gebouw. Het WKZ ligt naast het UMC-gebouw. Het UMC-gebouw is het ziekenhuis voor volwassenen. Je gaat rijdend in een bed van het ene naar het andere ziekenhuis door een tunnel.
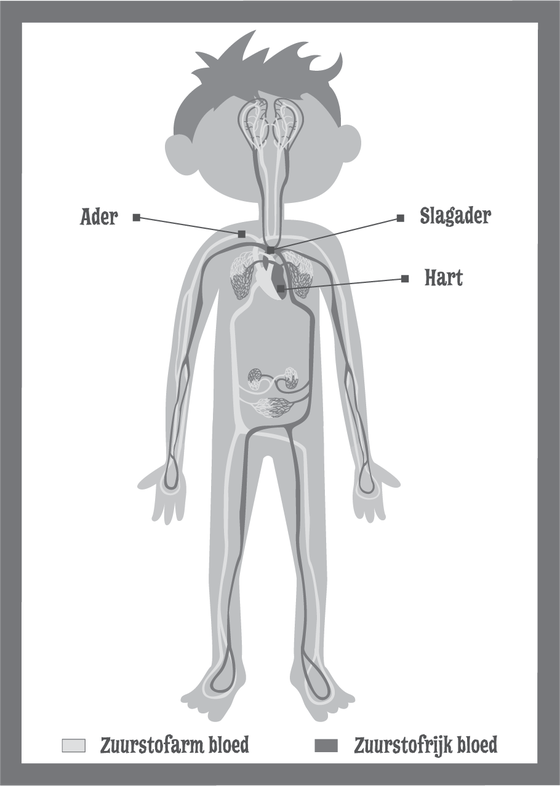
Je hart en de bloedsomloop
Wat doet je hart?
Je hart pompt het bloed in je lichaam rond. Dat gaat de hele dag door, elke dag weer. Het hart trekt eerst samen en ontspant dan weer. Daardoor ontstaat de kracht die nodig is om het bloed door heel je lichaam te pompen. Die pompbeweging noemen we de hartslag of: het kloppen van het hart. Het hart is heel belangrijk. We noemen het ook wel de motor van ons lichaam.
Waar zit je hart?
Het hart zit in je borstkas. Iets links van het midden. Het zit veilig achter je ribben. Daardoor beschadigt het niet snel als je valt of als je je ergens aan stoot. Het hart is een holle spier, ongeveer zo groot als je gebalde vuist. Het blijft altijd zo groot als je eigen vuist. Het hart groeit namelijk met je mee. Baby’s hebben dus een klein hart en volwassenen een groot hart.
De bloedsomloop
Je bloed stroomt door veel grote en kleine bloedvaten naar alle delen van je lichaam. Onderweg geeft het nuttige stoffen af en het haalt afvalstoffen op. Hierdoor kunnen alle organen en spieren hun werk goed doen. Tijdens de reis door je lijf komt het bloed twee keer langs je hart.
- Eén keer maakt het een korte weg. Die noemen we de kleine bloedsomloop.
- Eén keer neemt het een lange route. Die noemen we de grote bloedsomloop.
De kleine bloedsomloop
In de kleine bloedsomloop stuurt het hart bloed naar de longen. Daar neemt het bloed zuurstof op. Die zuurstof heb jij via je longen ingeademd. Het bloed geeft koolzuurgas (een afvalstof) aan de longen af. Dat adem je weer uit. Het bloed met de zuurstof stroomt vanaf de longen, door de longaders, weer terug naar het hart. Daar eindigt het eerste stuk van de reis.
De grote bloedsomloop
Het zuurstofrijke bloed uit de kleine bloedsomloop begint dan aan het tweede stuk van de reis. Dat noemen we de grote bloedsomloop. De grote bloedsomloop zorgt dat overal in je lichaam bloed komt. Van je hersenen tot in je kleine teen.
Vanuit je hart komt het bloed eerst in de lichaamsslagader. Die heet de aorta. De aorta vertakt zich als een boom in steeds kleinere bloedvaten (de rode vaten op de afbeelding). De allerkleinste heten haarvaatjes. Ze zorgen ervoor dat het zuurstofrijke bloed echt overal komt.
Je spieren, hersenen of organen nemen de zuurstof op uit het bloed en geven afvalstoffen aan het bloed af. Het bloed is dan zuurstofarm en het bloedvat heet dan een ader (de blauwe bloedvaten op de afbeelding). Uiteindelijk komt al het bloed via één ader (de holle ader) weer in het hart. Dan begint het bloed aan een nieuwe reis.
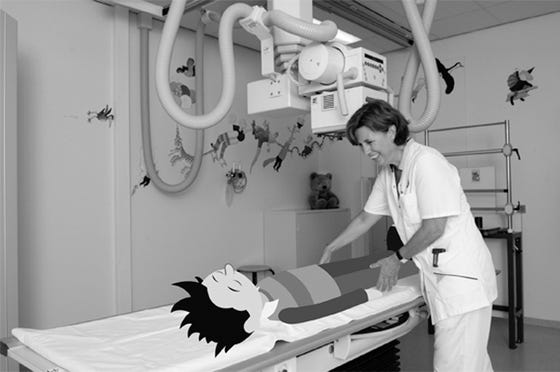
Hoe werkt het röntgenapparaat?
Het röntgenapparaat maakt foto’s met behulp van röntgenstralen. Dat zijn een soort sterke lichtstralen. Röntgenstralen kun je niet zien. Je voelt ze ook niet. Maar ze gaan dwars door je kleren en je huid heen.
Van botten kun je goed röntgenfoto’s maken, omdat ze hard en stevig zijn. Je ziet dan een mooie witte afdruk op de röntgenfoto. Je bloedvaten kun je niet zien op een gewone röntgenfoto. Omdat de stralen door de bloedvaten heengaan. Net als door je kleren. Om je bloedvaten goed zichtbaar te maken, gebruiken we contrastvloeistof. Want daar komen de röntgenstralen niet doorheen.
Voor ouders
Bent u (misschien) zwanger? Zeg dit dan vóór het onderzoek tegen één van de medewerkers van de afdeling Radiologie. U mag wel bij uw kind zijn als uw kind op het bed gaat liggen. Maar niet als we de röntgenfoto’s maken. Laat dan een ander vertrouwd persoon bij uw kind blijven.
Voorbereiding uitklapper, klik om te openen
Wat moet je van tevoren weten?
- Twee uur voordat je naar de angiokamer komt, mag je niet meer eten. Je moet wel blijven drinken.
- Metalen voorwerpen kunnen het onderzoek verstoren, draag dus bijvoorbeeld geen sieraden.
- Meestal mag je die dag je medicijnen gewoon innemen. Behalve als de dokter heeft afgesproken dat hij niet wil dat je je medicijnen neemt.
- Je moet heel lang stilliggen. Om zolang stil te kunnen blijven liggen, kun je een medicijn (Dormicum®) krijgen waar je rustig van wordt. De dokter bespreekt dit met jou.
Iedereen reageert anders op Dormicum®. Sommige kinderen vallen in slaap. Anderen worden alleen een beetje suffig. Je gaat soms wat langzamer praten, je ziet dubbel, of je voelt je zweverig.
Je voelt je soms dus anders dan gewoon. Misschien doe je ook anders. Dat is allemaal niet erg. Het gaat over als de medicijnen uitgewerkt zijn. Na de angiografie herinner je je vaak niet precies wat er gebeurd is.
Je krijgt dit medicijn via een infuus. Het infuus krijg je alvast op de verpleegafdeling.
Wat is een infuus?
Je krijgt een infuus. Dit is om de (slaap) medicijnen te kunnen geven en soms ook om bloed af te nemen. Je krijgt een prik in je hand of je arm. Na die prik blijft er een dun, plastic buisje in je bloedvat zitten. Dit noemen we een infuus. Via dat buisje komen de medicijnen in je lichaam. Ook kunnen we via het infuus bloed afnemen. Een prik kan pijn doen. We kunnen een spray op je huid spuiten waardoor je op die plaats minder voelt; de huid wordt verdoofd. De spray ruikt naar banaan en noemen we dan ook vaak bananenspray. Hij voelt alleen een beetje koud aan. Als de bananenspray is ingewerkt, voel je minder van de prik. Als het infuus goed zit krijg je een spalk. Dit is een soort plankje dat we met pleisters en verband vastmaken onder je arm. Dit helpt om je arm recht te houden.
Wil je meer weten over een infuus? Kijk dan op www.hetwkz-kind.nl of vraag de folder over het infuus
- Om de katheter in je bloedvat aan te kunnen brengen, moeten we in je lies prikken. Als je dat wilt kun je een pleister met verdovende zalf krijgen in je liezen. Net als voor het infuus. De zalf komt op allebei jouw liezen, omdat de dokter pas later bepaalt in welke lies hij prikt.
Voor ouders
Gebruikt uw kind bloedverdunningsmiddelen? Dan kan het zijn dat uw kind deze al vóór de angiografie niet meer mag nemen. Overleg dit vóór de opnamedag al met de arts.
Gebruikt uw kind insuline? Dan raden we u aan om met de nefroloog te overleggen. Misschien is het beter de dosis aan te passen.
Is uw kind allergisch, bijvoorbeeld voor contrastvloeistof? Meld dit dan altijd.
Tijdens het onderzoek uitklapper, klik om te openen
Wat gebeurt er tijdens de angiografie?
De angiografie gebeurt in de angiokamer. Je vader en/of je moeder mogen bij je blijven.
Tijdens het onderzoek is het halfdonker in de kamer. Zo kunnen we beter op het beeldscherm kijken. Een dokter doet het onderzoek en een laborant helpt hem. Zij dragen groene pakken.
- Je gaat van je bed af en gaat op de onderzoekstafel liggen. Je ligt op je rug met je armen langs je lichaam.
- Je moet je broek of rok en onderbroek uittrekken.
- Je krijgt een plakker met daarin een klein lampje op je vinger of teen geplakt. Dat is een saturatiemeter. De dokter kan dan zien hoeveel zuurstof er in je bloed zit. Dat doet geen pijn.
- Als je pleisters met verdovende zalf in je liezen hebt, halen we die weg.
- De laborant maakt je liezen schoon met jodium. Dit is bruin en het voelt koud aan.
- De dokter voelt in beide liezen en zegt in welke lies hij gaat prikken.
- Via het infuus krijg je de Dormicum®. Je wordt dan langzaam slaperig.
- We leggen groene steriele doeken over je lichaam. Alleen je hoofd en liezen blijven vrij. Dit is omdat alles heel schoon moet blijven.
- De dokter geeft eerst een verdovende prik in je lies. Als de vloeistof inloopt, kan dit nog even pijn doen. Daarna voel je niks meer.
- De dokter brengt een sheath aan in een groot bloedvat. Een sheath is een plastic buisje van 5 tot 10 cm lang.
- Heel af en toe is het nodig om eerst een klein sneetje te maken om het buisje in te brengen.
- Als het buisje goed zit, schuift de dokter door dit buisje een dun hol slangetje naar binnen. Dit slangetje noemen we een katheter. Het uiteinde van de katheter blijft buiten je lichaam.
- Op een computerscherm kan de dokter zien waar de katheter is in je lichaam. Jij kunt meestal zelf niet op dat scherm meekijken.
- Aan de katheter komt een slangetje. Dat zit vast aan een spuit met contrastvloeistof. Deze spuit zit in een apparaat dat steeds een bepaalde hoeveelheid contrastvloeistof in je lichaam brengt.
- Door het inspuiten van de contrastvloeistof krijg je een warm gevoel door je hele lichaam. Soms krijg je ook een rare smaak in je mond. Of je hebt het gevoel dat je moet plassen. Dit gaat allemaal weer over.
- Het maken van de röntgenfoto’s gaat helemaal vanzelf. Je hoort pieptonen als de foto’s gemaakt worden. We maken meerdere series foto’s.
- Als alle foto’s gemaakt zijn, en de angiografie was alleen voor onderzoek,dan ben je klaar.
- Krijg je nog een behandeling (dotteren, stent plaatsen of emboliseren), dan gaat de dokter dit doen.
Wat gebeurt er tijdens dotteren, plaatsen van de stent of emboliseren?
Dotteren
Je bloedvat is op één of meerdere plekken te nauw of zit daar helemaal dicht. Je bloed stroomt dan niet goed. De dokter kan dan met een ballonkatheter via je lies naar de plek gaan die vernauwd is. Als de katheter daar is, wordt er lucht in het ballonnetje geblazen. De vernauwing gaat hierdoor weg. Het bloedvat is weer open en het bloed kan er weer goed doorheen stromen.
Het dotteren kan pijn doen, omdat het ballonnetje tegen de wand van je bloedvat drukt.
Stent plaatsen
Soms is dotteren niet genoeg om de vernauwing helemaal open te krijgen. Dan kunnen we een stent plaatsen. Een stent is een hulpmiddeltje om je bloedvat open te houden. Het is eigenlijk een metalen gaasje dat op de ballonkatheter geplaatst wordt. Bij het opblazen van de ballon gaat de stent open als een parachuutje. Het blijft in het bloedvat achter. De stent is van speciaal metaal en het is stevig genoeg om het bloedvat open te houden. De stent lijkt op een gaasje, daardoor kan het bloed er gewoon doorheen stromen.
Emboliseren
Bij een embolisatie maken we een bloedvat van binnenuit dicht.
Dit is nodig als:
- Je bloedvat op één of meerdere plekken kapot is. Daardoor gaat er bloed uit je bloedvat.
- Er een verdikking (gezwel) bij je bloedvat zit. Daardoor is het bloedvat beschadigd.
Na het onderzoek uitklapper, klik om te openen
- De dokter haalt de katheter eruit.
- De katheter heeft in een groot bloedvat gezeten. Het is belangrijk dat dit bloedvat goed en snel weer dicht gaat. Daarom gebruiken we een klem. Die komt in je lies op de plek waar geprikt is. Dit moet minstens 15 minuten. Dit kan pijnlijk zijn.
- Als het gaatje in de slagader dicht is, halen we de klem weg. De laborant doet dan een heel stevig verband om je lies. Een drukverband.
- We tillen je weer op je bed. Je gaat dan weer terug naar je kamer op de afdeling in het WKZ. We willen voorkomen dat het bloedvat weer open gaat. Daarom blijf je een tijd in bed liggen. Meestal wel 4 uur.
- We halen de saturatiemeter weer van je vinger af.
- Je mag direct weer eten en drinken. Extra drinken is zelfs goed. Daardoor verdwijnt de contrastvloeistof sneller uit je lichaam.
- We controleren regelmatig je bloeddruk en je polsslag. Ook bekijken we het drukverband om te zien of het niet nabloedt.
- Je mag weer naar huis als alles goed met je gaat.
- Het kan ook zijn dat je langer moet blijven. Bijvoorbeeld als het plekje blijft nabloeden. Of als de dokter dat van tevoren met jou en je ouders heeft besproken.
De uitslag
De uitslag krijg je van de dokter die de angiografie aanvraagt. Dat gebeurt tijdens de eerstvolgende afspraak. Of de zaalarts bespreekt alvast met jou en je ouders wat er op de angiografie te zien is.
Bijwerkingen
Van de medicijnen (Dormicum®) kun je een beetje duizelig of suf worden. Heel soms is dit meer dan normaal. Je krijgt dan een medicijn om dit te verhelpen. Soms krijg je dan ook wat extra zuurstof met een kapje dat naast of op je gezicht ligt. Van extra zuurstof word je ook minder duizelig en suf.
Je kunt allergisch zijn voor de medicijnen. Dit komt maar weinig voor. Je merkt het aan je huid. Die kan jeuken of rood worden.
Complicaties
Zelfs als een behandeling helemaal goed is gedaan (“volgens het boekje”), kunnen er problemen ontstaan. Zulke problemen noemen we complicaties.
Ook bij een angiografie gaan de dingen soms anders dan de bedoeling is. Gelukkig gebeurt dit niet zo vaak.
Wat kun jij merken van een complicatie?
- Soms ben je allergisch (overgevoelig) voor de contrastvloeistof. Dit merk je direct na het inspuiten. Je voelt je dan benauwd, je krijgt jeuk, een rood gezicht of je moet steeds niezen. De dokter of laborant geeft je daar dan direct een medicijn tegen.
- De plek in de lies waar de katheter in heeft gezeten, kan nog nabloeden. Waarschuw direct de verpleegkundige als je dit merkt. Zij zal dan opnieuw de plek afdrukken. Daarna legt ze een nieuw drukverband aan.
- Je lies of been kan verkleuren, vreemd aanvoelen, warm of juist koud worden. Waarschuw dan altijd de verpleegkundige.
- In de lies kan een blauwe plek (bloeduitstorting) komen. In het begin is dat wat gevoelig. Na een paar dagen gaat deze weer weg.
Heb je nog vragen?
- Schrijf ze op, dan kun je ze niet vergeten. Je kunt ze stellen als je in het ziekenhuis bent.
- Voor vragen over de SEP, kun je bellen met de afdeling Klinische Neurofysiologie: 088 75 579 68
- Voor andere vragen of advies kun je bellen met een pedagogisch medewerker via het secretariaat Pedagogische Zorg:
- Telefonisch: kantoordagen van 09.00 16.00 uur, 088 75 754 24
- Per mail: pedagogischspreekuur@umcutrecht.nl
- Persoonlijk: kantoordagen van 13.30 14.30 uur, 4e verdieping, richting sportdakterras, eerste deur links na de klapdeur
Je ouders kunnen deze nummers ook bellen.
Contact uitklapper, klik om te openen
Als u een afspraak wilt maken op de afdeling radiologie, hebt u een verwijzing nodig van uw huisarts of specialist.
Polikliniek Radiologie
De polikliniek is bereikbaar van maandag tot en met vrijdag van 8.00 tot 17.00 uur.
